Il dolore alla schiena nella regione lombare è familiare a tutti. Secondo le statistiche, è lei che diventa la causa del 25% di tutte le richieste di cure mediche. Il suo aspetto può provocare molti fattori diversi dalla stanchezza banale a malattie piuttosto gravi. Pertanto, non dovresti ignorare il problema, soprattutto se il disagio appare regolarmente e ancora di più nel tempo. In tali situazioni, dovresti contattare un terapista il prima possibile o andare direttamente da un neurologo e sottoporsi a un esame completo. Ciò consentirà di diagnosticare la malattia nelle prime fasi dello sviluppo e di adottare misure tempestive per fermarne la progressione. Ma se alla vigilia dell'inizio del dolore si è verificato un infortunio o una caduta senza successo, è necessario iscriversi immediatamente per un consulto a un traumatologo o un chirurgo spinale.
Ciò consentirà di diagnosticare la malattia nelle prime fasi dello sviluppo e di adottare misure tempestive per fermarne la progressione. Ma se alla vigilia dell'inizio del dolore si è verificato un infortunio o una caduta senza successo, è necessario iscriversi immediatamente per un consulto a un traumatologo o un chirurgo spinale.
Caratteristiche della lombalgia e sintomi associati
Il dolore alla schiena può essere di diversa natura e gravità. Possono essere forti, tirando, doloranti, tirando, ecc. Possono intensificarsi durante lo sforzo fisico, seduti o in piedi per molto tempo, e passare a riposo o no. Tutti questi sono importanti fattori diagnostici che consentono al medico di fare la diagnosi corretta e trovare la vera causa delle condizioni del paziente.
Di fondamentale importanza nel fare una diagnosi è se il dolore si irradia all'anca, ai glutei, al ginocchio, al piede e, in tal caso, dove e come. Inoltre, un momento pesante è la presenza di restrizioni sulla mobilità della colonna vertebrale, indipendentemente dal fatto che il paziente possa eseguire liberamente curve, giri del corpo o la gamma di movimento è ridotta.
Il dolore alla colonna vertebrale è chiamato lombodinia. Se si diffonde alle gambe, si chiama lumboischialgia.
I dolori acuti sono quelli che persistono per meno di 3 mesi, altrimenti parlano di dolore cronico. In quest'ultimo caso, la malattia si manifesta spesso con periodi di esacerbazione e remissione.
La lombalgia si manifesta raramente in isolamento. Nella maggior parte dei casi, è inoltre presente un complesso di altri disturbi, che i pazienti stessi raramente associano tra loro. Spesso, il mal di schiena è combinato con:
- sensazione di gattonare alla schiena e / o alle gambe, intorpidimento;
- debolezza muscolare;
- dolore all'anca, alle articolazioni del ginocchio;
- interruzione degli organi pelvici (irregolarità mestruali, problemi di potenza, perdita di controllo sulla minzione, defecazione);
- paralisi alle gambe.
Segni simili indicano patologia della colonna vertebrale. Ma poiché non solo possono provocare la comparsa di mal di schiena, esiste un altro gruppo di sintomi che possono accompagnare la lombalgia e indicare la patologia degli organi interni o del cancro. Pertanto, devi stare particolarmente attento al tuo stato quando appare:
Ma poiché non solo possono provocare la comparsa di mal di schiena, esiste un altro gruppo di sintomi che possono accompagnare la lombalgia e indicare la patologia degli organi interni o del cancro. Pertanto, devi stare particolarmente attento al tuo stato quando appare:
- perdita di peso rapida e non necessaria;
- tagli e dolori all'inguine, perineo;
- aumento della minzione, dolore;
- aumento della temperatura corporea, brividi;
- cambiamenti nel colore della pelle nell'area dell'epicentro del dolore;
- irregolarità mestruali, secrezione insolita.
Se il dolore lombare è associato a uno o più dei suddetti sintomi, dovresti consultare immediatamente un medico. Quando i sintomi compaiono dal primo gruppo, è necessaria la consultazione di un neurologo, dal secondo è necessario l'aiuto di un urologo, ginecologo, endocrinologo o altri specialisti ristretti. Il terapista ti aiuterà a capire esattamente quale medico contattare.
Cause di occorrenza
Tutte le cause del mal di schiena nella regione lombare possono essere suddivise in 2 gruppi: malattie della colonna vertebrale e patologie degli organi interni, in particolare, malattie ginecologiche, patologie dei reni, organi del tratto gastrointestinale, disturbi endocrini. Tuttavia, molto spesso sono una conseguenza dello sviluppo di cambiamenti nella colonna vertebrale e nei muscoli circostanti. Le cause più comuni di mal di schiena sono:
- osteocondrosi;
- spondilosi;
- malattie infiammatorie della colonna vertebrale;
- sindrome miofasciale;
- spondilite anchilosante;
- scoliosi;
- lesioni.
Tuttavia, la lombalgia può anche essere il risultato di un lavoro eccessivo o di alcuni cambiamenti fisiologici. In tali situazioni, non richiedono un trattamento speciale, ma solo una diminuzione dell'attività fisica e un regime giornaliero più parsimonioso.
Osteocondrosi ed ernie intervertebrali
L'osteocondrosi è la malattia più comune della colonna vertebrale. Il suo sviluppo è spesso associato a inevitabili cambiamenti legati all'età, poiché quasi ogni persona anziana presenta i suoi sintomi in misura maggiore o minore.
L'osteocondrosi è il prezzo da pagare per l'umanità per la capacità di camminare dritto. È caratterizzato da una graduale distruzione dei dischi intervertebrali, dal loro assottigliamento, da una diminuzione dell'elasticità e della compattezza. Di conseguenza, cessano di far fronte allo stress e possono gonfiarsi. Quindi, si formano ernie intervertebrali.
Molto spesso, l'osteocondrosi colpisce i dischi intervertebrali della colonna lombare. Quando sporgono nel canale spinale o nel forame foraminale, i nervi sono quasi inevitabilmente compromessi, il che porta alla comparsa di dolore acuto nella parte bassa della schiena e alla loro irradiazione alle gambe e ai glutei.
Spondilosi
La spondilosi è una complicanza dell'osteocondrosi avanzata, in cui i dischi intervertebrali sono quasi completamente distrutti e, a causa dei processi degenerativi in corso e di un aumento del carico sulla colonna vertebrale, si formano sporgenze ossee chiamate osteofiti lungo i bordi delle vertebre.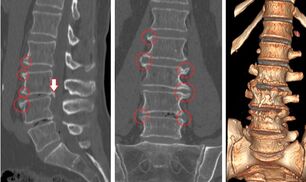 Pertanto, esiste un alto rischio di compressione e lesioni ai nervi vicini. Ciò causa un forte dolore che può irradiarsi alle gambe.
Pertanto, esiste un alto rischio di compressione e lesioni ai nervi vicini. Ciò causa un forte dolore che può irradiarsi alle gambe.
Malattie infiammatorie della colonna vertebrale
Molto spesso, le malattie infiammatorie della colonna vertebrale si verificano nei giovani, principalmente negli uomini. Provocano forti dolori che infastidiscono anche di notte, che è la loro differenza specifica. Man mano che progredisce, in assenza di un trattamento tempestivo, il dolore diventa più intenso e disturba la persona più spesso.
Non è raro che i pazienti cerchino assistenza medica diversi anni dopo la comparsa dei primi sintomi. Come risultato di un corso così lungo del processo infiammatorio nella colonna vertebrale, possono verificarsi cambiamenti irreversibili, che alla fine possono portare all'immobilità e alla disabilità.
A volte, oltre al dolore lombare, c'è fastidio alle articolazioni delle gambe e delle braccia. In questi casi, la causa del disagio può essere l'artrite, l'osteomielite.
Sindrome miofasciale
La sindrome miofasciale è una patologia comune in cui il dolore si manifesta dopo una prolungata permanenza in una posizione scomoda o dopo uno sforzo fisico. Un po 'più spesso, la sindrome miofasciale si verifica nelle donne. Con esso, il mal di schiena si verifica dopo un movimento incurante o uno sforzo fisico. La sua caratteristica distintiva è la presenza dei cosiddetti punti trigger sui muscoli spasmodici della regione lombare e dei glutei, la pressione sui quali provoca un improvviso attacco di dolore. La sindrome miofasciale riduce significativamente la qualità della vita umana, ma non rappresenta una seria minaccia.
Malattia di Bechterew
La spondilite anchilosante o spondilite anchilosante è una malattia articolare cronica in cui sono principalmente colpiti l'articolazione sacroiliaca, le articolazioni della colonna vertebrale e i tessuti molli circostanti. Con questa malattia, le persone sono preoccupate per il mal di schiena e il dolore all'osso sacro e la rigidità dei movimenti, ma i sintomi di solito scompaiono senza lasciare traccia nel pomeriggio e di notte.
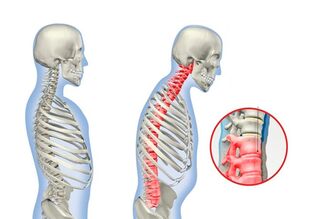
Inoltre, l'attività fisica ha un effetto benefico sul benessere del paziente e contribuisce all'eliminazione della sindrome del dolore. Un sintomo abbastanza specifico della spondilite anchilosante è la curvatura, la curvatura arcuata della colonna vertebrale e la progressiva limitazione della mobilità.
Scoliosi
La scoliosi è una curvatura laterale della colonna vertebrale. Può essere di gravità variabile, che influisce direttamente sull'intensità del mal di schiena e di altri sintomi. Poiché la deformazione della colonna vertebrale porta a uno spostamento di tutte le strutture anatomiche, i nervi sono spesso schiacciati, il che causa un forte dolore. Inoltre, possono essere presenti altri segni neurologici, inclusa una sensazione di intorpidimento e paresi.
Fratture da compressione
Nelle persone anziane con osteoporosi e traumi, il dolore lombare può essere il risultato di una frattura da compressione spinale non rilevata. Di conseguenza, le vertebre sono appiattite e occupano una posizione anormale, che porta a una distribuzione errata del carico sulla colonna vertebrale, processi degenerativi nei dischi intervertebrali e comparsa di dolore.
Cause fisiologiche della lombalgia
Eseguendo un duro lavoro fisico, un intenso allenamento sportivo crea un carico maggiore sui muscoli, a seguito del quale l'acido lattico si accumula in essi, provocando dolore. Il mal di schiena non è raro con l'uso a lungo termine di scarpe scomode, specialmente con i tacchi.
Inoltre, durante la gravidanza si osserva spesso dolore lombare. In tali situazioni, sono causati da uno spostamento del centro di gravità e da un aumento dello stress sulla colonna vertebrale.
Diagnostica
Per determinare le cause del mal di schiena nella regione lombare, si consiglia di consultare un neurologo. Inizialmente, puoi ottenere una consulenza da un terapeuta, ma, molto probabilmente, il medico indirizzerà comunque il paziente a un neurologo.
All'appuntamento, lo specialista condurrà un'indagine approfondita del paziente, scoprirà cosa lo preoccupa, che tipo di stile di vita conduce, ecc. Inoltre, è richiesto un esame, durante il quale il medico valuta la gravità dei riflessi, conduce test neurologici e valuta la mobilità del paziente. Sulla base dei risultati ottenuti, il medico può fare una diagnosi preliminare e capire che tipo di violazioni hanno portato all'insorgenza di mal di schiena e lombalgia.
Per confermare le ipotesi esistenti, per determinare le cause esatte del dolore, viene eseguito un esame completo del paziente, che può includere:
- esami del sangue generali e biochimici: con il loro aiuto vengono rilevati cambiamenti nel sangue, che indicano processi infiammatori nel corpo, presenza di un'infezione o tumore;
- analisi generale delle urine - utilizzata per differenziare le malattie renali come causa del dolore nella regione lombare;
- Raggi X - mostra la presenza di un cambiamento nelle strutture ossee della colonna vertebrale, segni di fratture, fornisce informazioni sulla densità ossea e consente di diagnosticare le principali malattie della colonna vertebrale, nonché l'osteoporosi (il rilevamento di patologie della colonna vertebrale è un motivo per un esame più approfondito con TC o RM);
- La TC è un moderno metodo di diagnostica delle radiazioni, che consente di visualizzare molto chiaramente tutte le strutture ossee e rilevare le minime deviazioni dalla norma;
- MRI - fornisce informazioni complete sulla condizione dei tessuti molli e della cartilagine, compresi i dischi intervertebrali, utilizzando la risonanza magnetica è possibile diagnosticare ernie intervertebrali di qualsiasi dimensione, cambiamenti nei vasi sanguigni, tumori.
Trattamento della lombalgia
Il trattamento del mal di schiena è selezionato rigorosamente individualmente. Allo stesso tempo, è sempre complesso e comprende terapia sintomatica, cambiamenti dello stile di vita e trattamenti volti ad eliminare le cause trovate del mal di schiena. Pertanto, se i primi 2 componenti della terapia sono generalmente universali e vengono prescritti a tutti i pazienti, la terapia etiotropica viene sviluppata rigorosamente individualmente, tenendo conto della malattia esistente.
Nella maggior parte dei casi, ai pazienti viene inizialmente offerto un trattamento conservativo, la cui componente principale è il trattamento farmacologico. Nei casi più difficili, si raccomanda inoltre di condurre un corso di procedure di fisioterapia, terapia manuale e terapia fisica.
Ma in ogni caso, tutti i pazienti con lombalgia dovrebbero:
- Smetti di sollevare oggetti pesanti e di praticare sport estenuanti;
- per ridurre il peso in presenza di obesità;
- fare pause regolari per riscaldarsi se una persona è costretta a stare seduta a lungo;
- aumentare il livello di attività fisica, ma evitare il superlavoro e il duro lavoro (passeggiate quotidiane, esercizi mattutini, esecuzione di uno speciale complesso di terapia fisica, nuoto);
- usa una benda di supporto, che allevia il carico sulla parte bassa della schiena e quindi fornisce condizioni favorevoli per il recupero precoce della colonna vertebrale.
A seconda della fonte del dolore, ai pazienti può essere consigliato di restare a letto per un paio di giorni o, al contrario, aumentare il loro livello di attività fisica, ma entro limiti ragionevoli. Ad esempio, il dolore causato dalla compressione del nervo richiede di riposare la schiena per alcuni giorni. In altre malattie, al contrario, un'attività fisica moderata è una delle componenti obbligatorie della terapia. Aiuta ad aumentare l'efficacia del trattamento farmacologico, ridurre il rischio di complicanze e prevenire la disabilità.
Sfortunatamente, la terapia conservativa non può essere sempre utilizzata per trattare la lombalgia. In alcuni casi risulta inefficace e non dà alcun risultato anche dopo diversi mesi di incrollabile aderenza alle raccomandazioni mediche. In altre situazioni, i risultati dell'esame mostrano la presenza di patologie che non possono più essere eliminate con metodi non chirurgici. In tali situazioni, si consiglia ai pazienti di consultare un neurochirurgo e di eseguire un intervento chirurgico appropriato per ripristinare la normale anatomia della colonna vertebrale.
Terapia farmacologica
Per migliorare le condizioni del paziente e alleviare rapidamente il dolore, viene prescritto quanto segue:
- FANS sotto forma di compresse, iniezioni e preparati topici - hanno proprietà analgesiche e antinfiammatorie;
- corticosteroidi - somministrati in brevi cicli per controllare l'infiammazione grave;
- miorilassanti - necessari per alleviare lo spasmo muscolare, che spesso è una reazione riflessa del corpo al dolore e lo aggrava;
- Vitamine del gruppo B: migliorano la conduzione nervosa normalizzando la nutrizione delle fibre nervose e aumentando la velocità di trasmissione degli impulsi nervosi.
Per il dolore intenso che non può essere tollerato, è possibile eseguire dei blocchi. La procedura prevede l'iniezione di una soluzione anestetica direttamente nell'area del dolore o del passaggio delle fibre nervose. Pertanto, è possibile per un po 'fermare completamente la sindrome del dolore e migliorare il benessere del paziente.
Ma il blocco ha solo un effetto temporaneo e la sua attuazione è possibile solo in un istituto medico, poiché molto spesso è necessario iniettare il farmaco in punti situati nelle immediate vicinanze della colonna vertebrale, dove passa una massa di nervi. Pertanto, un'implementazione analfabeta della procedura può comportare conseguenze gravi e talvolta fatali.
Oltre ai farmaci sopra elencati, ne viene prescritta una serie di altri che aiutano ad eliminare la malattia sottostante che ha causato la sindrome del dolore. Pertanto, ai pazienti possono essere prescritti anche antibiotici, condroprotettori, immunomodulatori e farmaci di altri gruppi.
Fisioterapia
I trattamenti fisioterapici sono spesso prescritti per i pazienti con disturbi spinali. Grazie al metodo di influenza fisica correttamente selezionato e alla frequenza delle procedure, è possibile ottenere un pronunciato effetto antinfiammatorio, analgesico, nonché migliorare la microcircolazione, accelerare l'eliminazione di edema locale, spasmi muscolari, ecc. La fisioterapia aumenta significativamente l'efficacia di altri metodi di trattamento, ma viene utilizzata principalmente solo dopo l'eliminazione dell'acutaprocessi.
Molto spesso, ai pazienti viene prescritto:
- elettroforesi;
- UHF;
- terapia a ultrasuoni;
- terapia magnetica;
- riflessologia;
- correnti diadinamiche, ecc.
Di norma, il corso delle procedure include 8-10 sessioni, che vengono eseguite con una certa frequenza.
Terapia manuale
Con l'osteocondrosi, la scoliosi e una serie di altre malattie, le sessioni di terapia manuale possono avere un effetto davvero sorprendente sulle condizioni della colonna vertebrale. Ma solo un chiropratico qualificato può condurre con competenza una sessione di terapia manuale e avvantaggiare il paziente, non danneggiare.
L'utilizzo di speciali tecniche di esposizione manuale permette di ottenere non solo un miglioramento della microcircolazione, un rilassamento dei muscoli eccessivamente tonici e troppo rilassati, ma anche un aumento della distanza tra le vertebre, nonché la normalizzazione della loro posizione. Un chiropratico qualificato è in grado di trovare il punto in cui il nervo è schiacciato e alleviare la pressione delle strutture anatomiche su di esso.
Letteralmente, dopo la prima seduta, la maggior parte dei pazienti nota un miglioramento del proprio benessere e una significativa diminuzione della gravità della sindrome del dolore fino alla completa eliminazione. Ma per consolidare i risultati ottenuti, si consiglia di sottoporsi a un ciclo completo di terapia manuale e in futuro di seguire corsi di supporto.
terapia fisica
La terapia fisica aiuta il corpo a far fronte allo stress che gli viene sottoposto. Per ciascuna malattia è stata sviluppata una serie speciale di esercizi, la cui esecuzione regolare consente di risolvere i compiti più importanti nella situazione attuale. Quindi, con l'aiuto di un complesso di esercizi di fisioterapia opportunamente selezionato, è possibile riportare i muscoli al tono normale e rafforzarli. Grazie a ciò, la colonna vertebrale avrà meno stress, il che diventerà un'efficace prevenzione della progressione della malattia e creerà condizioni favorevoli per il suo recupero.
La terapia fisica aiuta anche a migliorare la circolazione sanguigna nell'area interessata, il che accelera il corso dei processi infiammatori e più probabilmente porta a un completo recupero. L'esercizio corretto per molte condizioni può aiutare a ridurre la lombalgia e ridurre la frequenza della sua comparsa.
Per ogni paziente, il programma di formazione viene sviluppato individualmente. Ciò tiene conto non solo del tipo di patologia rilevata e del grado della sua gravità, ma anche della presenza di malattie concomitanti, del livello di forma fisica del paziente, della sua età e di altri fattori. Solo uno specialista è in grado di scegliere correttamente la serie di esercizi più efficace e sicura.
È sotto la sua supervisione che si tengono le prime lezioni. Nel corso di essi, il paziente impara a eseguire correttamente ogni esercizio proposto in modo che sia benefico. A poco a poco, il carico viene aumentato, portandolo al livello ottimale. Ma non è consigliabile aumentare il numero di ripetizioni degli esercizi da soli o complicarli. Eventuali modifiche al programma di terapia fisica vengono introdotte solo da uno specialista.
Il paziente deve solo seguire rigorosamente le sue raccomandazioni e praticare quotidianamente in un ambiente confortevole. Tutti gli esercizi vengono eseguiti a un ritmo lento. Non sono ammessi movimenti improvvisi. Ma se durante la lezione si manifesta dolore, l'esercizio deve essere interrotto immediatamente e consultare il medico il prima possibile.
Chirurgia per il mal di schiena
Molto spesso, l'aiuto di un chirurgo spinale è necessario per le ernie intervertebrali, la cui formazione ha portato alla violazione della radice spinale e allo sviluppo del dolore radicolare. Se la protrusione si è già formata, è impossibile forzarne il ritiro con modalità moderne non invasive. L'unico modo per eliminarlo e allo stesso tempo per sbarazzarsi della lombalgia è rimuovere l'ernia intervertebrale chirurgicamente.
Esistono diversi tipi di interventi chirurgici utilizzati per le ernie intervertebrali. La tattica specifica dell'intervento chirurgico è determinata in base al tipo, alla posizione e alle dimensioni dell'ernia:
- La nucleoplastica e l'idroplastica sono metodi di chirurgia percutanea che consentono di asportare una parte del nucleo polposo attraverso una puntura di tessuti con un diametro di diversi centimetri e riducendo le dimensioni dell'ernia.
- La microdiscectomia è un modo radicale per risolvere il problema di un'ernia intervertebrale, che implica la rimozione di esso o dell'intero disco attraverso un'incisione lunga fino a 3 cm, ma, a differenza di altri metodi, consente di eliminare un'ernia di qualsiasi dimensione, indipendentemente dalla sua posizione nel canale spinale, e rilasciaun nervo schiacciato anche nella parte più difficile della colonna vertebrale.
- Chirurgia endoscopica - prevede la rimozione di un'ernia del disco attraverso punture fino a 1 cm di diametro utilizzando attrezzature speciali con una videocamera. Può essere utilizzato per asportare ernie di qualsiasi dimensione, ma la tecnica non può essere utilizzata per rimuovere neoplasie in luoghi anatomicamente difficili.
Inoltre, per la scoliosi è necessario l'aiuto di un chirurgo spinale. In questo caso, tutte le forze sono dirette a ripristinare l'asse normale della colonna vertebrale. In precedenza, ciò richiedeva l'esecuzione di una grande incisione che si estendeva praticamente su tutta la schiena. Ma oggi è possibile correggere la deformità della colonna vertebrale in modo minimamente invasivo attraverso incisioni in miniatura.
Vari tipi di strutture metalliche vengono utilizzati per ripristinare l'asse normale della colonna vertebrale, ma la loro essenza è approssimativamente la stessa. La struttura viene fissata alle vertebre con apposite viti e correggendone la tensione in diversi punti è possibile riportare le vertebre spostate al loro posto e fissarle nella posizione corretta. Le moderne tipologie di strutture metalliche consentono, nel tempo, di migliorare il risultato iniziale dell'operazione senza reintervento nel corpo. Ciò si ottiene correggendo la posizione della struttura installata utilizzando viti speciali.
L'intervento chirurgico non può essere evitato in caso di fratture spinali. In tali situazioni, è possibile eliminare il dolore alla schiena e alla parte bassa della schiena solo ripristinando la forma, le dimensioni e la posizione normali delle vertebre. Recentemente sono state eseguite a questo scopo cifoplastica e vertebroplastica. L'essenza di entrambe le operazioni si riduce al fatto che attraverso un sottile ago per puntura, uno speciale cemento osseo viene iniettato nella vertebra distrutta a seguito di un infortunio. 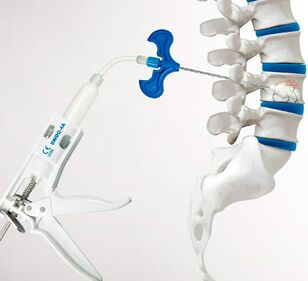 Riempie tutto lo spazio libero e si indurisce dopo 10 minuti. Ma nelle fratture da compressione gravi, la preferenza è data alla cifoplastica, poiché può anche aiutare a ripristinare la normale forma della vertebra, che garantirà la corretta distribuzione del carico sulla colonna vertebrale in futuro e ridurrà il rischio di complicanze. Questa operazione prevede l'introduzione preliminare di un palloncino speciale nella vertebra distrutta, che viene gradualmente gonfiata, riportando la vertebra al suo aspetto originale. Successivamente, il palloncino viene abbassato e rimosso e la cavità formata viene riempita con cemento osseo.
Riempie tutto lo spazio libero e si indurisce dopo 10 minuti. Ma nelle fratture da compressione gravi, la preferenza è data alla cifoplastica, poiché può anche aiutare a ripristinare la normale forma della vertebra, che garantirà la corretta distribuzione del carico sulla colonna vertebrale in futuro e ridurrà il rischio di complicanze. Questa operazione prevede l'introduzione preliminare di un palloncino speciale nella vertebra distrutta, che viene gradualmente gonfiata, riportando la vertebra al suo aspetto originale. Successivamente, il palloncino viene abbassato e rimosso e la cavità formata viene riempita con cemento osseo.
Pertanto, il mal di schiena può essere il risultato di cambiamenti fisiologici, affaticamento muscolare comune o un sintomo di gravi patologie della colonna vertebrale o degli organi interni. Pertanto, se si verificano regolarmente e soprattutto sullo sfondo dell'azione degli stessi fattori, non esitare e ignora il problema. Contattare specialisti qualificati in modo che il trattamento sia il più rapido e semplice possibile. E se la malattia non potesse essere riconosciuta nelle prime fasi dello sviluppo, il livello moderno della neurochirurgia consentirà di eliminarla chirurgicamente con il minimo rischio di complicanze.



































